¿Qué es el prolapso rectal y por qué se produce?
Tabla de contenidos
El prolapso rectal es una condición en la que el recto pierde su fijación interna y se desliza hacia afuera del ano, protruyendo parcial o totalmente. Esta afección, también conocida como procidencia rectal, puede afectar a personas de cualquier edad, aunque es más frecuente en mujeres mayores y en niños.
Como Dramilagrosquinto, entendemos la importancia de ofrecer información clara y precisa sobre este trastorno para facilitar su identificación temprana.
🧠 ¿Qué significa tener un prolapso rectal?
Tener un prolapso rectal implica que la pared del recto ha perdido el soporte adecuado, permitiendo que se desplace hacia el canal anal. En términos sencillos, la parte final del intestino grueso se sale de su lugar habitual, lo que puede generar molestias físicas y psicológicas.
Este desplazamiento puede ser interno (solo la mucosa) o externo visible cuando el recto sobresale del ano.
📖 Definición anatómica y grados
El prolapso rectal se clasifica en tres grados según la severidad del descenso. En el grado I, la mucosa rectal se asoma ligeramente durante la defecación y vuelve a su sitio espontáneamente. En el grado II, el recto protruye al pujar, pero se puede reducir manualmente.
En el grado III, el recto permanece fuera del ano de forma constante, incluso sin esfuerzo. Esta clasificación es fundamental para decidir el tratamiento, ya que las opciones varían desde cambios en el estilo de vida hasta cirugía correctiva. Cuanto mayor es el grado, más intensa suele ser la sintomatología asociada.
🔍 Diferencias con otras afecciones rectales
A menudo se confunde el prolapso rectal con las hemorroides grado IV o con la intususcepción rectal. Mientras que las hemorroides son venas inflamadas, el prolapso implica tejido intestinal completo. La intususcepción, por su parte, es un plegamiento del recto hacia el interior sin exteriorizarse.
Un examen médico detallado es clave para diferenciarlos, ya que los síntomas pueden solaparse. Por ejemplo, la sensación de masa o bulto en el ano es común en ambas condiciones. Sin embargo, el prolapso suele presentar una protrusión rojiza y anular, mientras que las hemorroides son más localizadas.
⚙️ Cómo se produce el prolapso del recto
El mecanismo principal implica un debilitamiento progresivo de las estructuras que sostienen el recto en su posición. Estas estructuras incluyen ligamentos, músculos del suelo pélvico y la fascia endopélvica. Cuando fallan, el recto desciende por la presión intraabdominal, especialmente durante el esfuerzo defecatorio.
🔬 Mecanismo fisiológico del descenso
El prolapso del recto se inicia con una laxitud de los ligamentos rectosacros y rectovesicales. Estos ligamentos actúan como cuerdas que mantienen el recto anclado al sacro. Con el tiempo, se elongan o desgarran, permitiendo que el recto se desplace hacia abajo.
Al pujar durante la defecación, la presión intraabdominal empuja el recto contra el canal anal. Si el soporte es débil, el recto se invagina, es decir, se mete dentro de sí mismo. Esta invaginación progresa hasta que la punta del recto asoma por el ano.
💪 Papel de los músculos del suelo pélvico
El suelo pélvico actúa como una hamaca que sostiene los órganos pélvicos. Cuando estos músculos se debilitan, especialmente el elevador del ano, el recto pierde su soporte inferior. Esto es común en mujeres posparto o en personas con enfermedades neurológicas.
Además, la neuropatía pudenda puede dañar el nervio que inerva estos músculos, reduciendo su tono. Sin la contracción refleja adecuada, el recto desciende más fácilmente. Por eso el entrenamiento del suelo pélvico puede ayudar en casos leves.
El suelo pélvico actúa como una hamaca que sostiene los órganos pélvicos.
⚠️ Factores que aumentan el riesgo de desarrollarlo
Existen múltiples condiciones que predisponen a una persona a sufrir un prolapso rectal. El estreñimiento crónico es el factor más común, ya que obliga a realizar pujos repetidos y fuertes. A esto se suman la edad avanzada, el sexo femenino y los antecedentes de cirugía pélvica.
🧬 Factores de riesgo congénitos vs adquiridos
Entre los factores congénitos destacan las alteraciones del tejido conectivo, como el síndrome de Ehlers-Danlos, que produce ligamentos más laxos. También ciertas malformaciones anatómicas del recto pueden estar presentes desde el nacimiento.
Por otro lado, los factores adquiridos incluyen el envejecimiento, que degenera el colágeno de los ligamentos, y la obesidad, que aumenta la presión abdominal constante. Las enfermedades pulmonares crónicas con tos persistente también son un desencadenante importante.
🏃 Estilo de vida y hábitos
Una dieta baja en fibra y la ingesta insuficiente de agua favorecen el estreñimiento. El hábito de hacer esfuerzos excesivos en el baño, ya sea por prisas o por uso de laxantes, debilita las estructuras de soporte. El sedentarismo también contribuye, pues reduce el tono muscular perineal.
Por el contrario, una actividad física moderada que fortalezca el core y el suelo pélvico puede ser protectora. Evitar permanecer sentado mucho tiempo seguido también ayuda a mantener la presión intraabdominal equilibrada.
🩺 Enfermedades predisponentes
Trastornos neurológicos como la esclerosis múltiple o la lesión medular pueden alterar la inervación rectal y el control muscular. Asimismo, enfermedades que cursan con aumento crónico de la presión abdominal, como la ascitis o el síndrome de tos crónica, aumentan el riesgo.
El prolapso rectal también se asocia a trastornos del comportamiento alimentario que inducen vómitos frecuentes o diarrea crónica. La fibrosis quística y otras patologías que causan estreñimiento desde la infancia son factores adicionales.
| Grado | Descripción |
|---|---|
| Grado I | La mucosa rectal se asoma ligeramente durante la defecación y vuelve a su sitio espontáneamente. |
| Grado II | El recto protruye al pujar, pero se puede reducir manualmente. |
| Grado III | El recto permanece fuera del ano de forma constante, incluso sin esfuerzo. |
🩹 Síntomas asociados al prolapso rectal
Los síntomas pueden variar desde una leve sensación de presión hasta una protrusión dolorosa. Es común que los pacientes refieran una «masa» o «bulto» que aparece al defecar y desaparece al reposar. Otros signos incluyen mucosidad, sangrado o incontinencia fecal.
🔔 Síntomas tempranos
En fases iniciales, el prolapso rectal puede manifestarse solo como una molestia anal momentánea. La sensación de evacuación incompleta (tenesmo) es frecuente, así como la necesidad de empujar repetidamente para vaciar el recto.
Algunas personas notan que deben introducir el dedo en el ano para ayudar a que salgan las heces o para recolocar el tejido protruido. La presencia de secreción mucosa, que mancha la ropa interior, también es un aviso temprano.
📈 Síntomas avanzados
Cuando el prolapso se vuelve permanente (grado III), el paciente experimenta una protrusión constante que interfiere con la deambulación y el descanso. El tejido expuesto puede inflamarse, ulcerarse o sangrar al roce.
La incontinencia fecal es una complicación funcional grave, pues el recto herniado impide el cierre completo del esfínter. También puede aparecer estreñimiento obstructivo, donde las heces quedan atrapadas dentro del recto prolapsado.
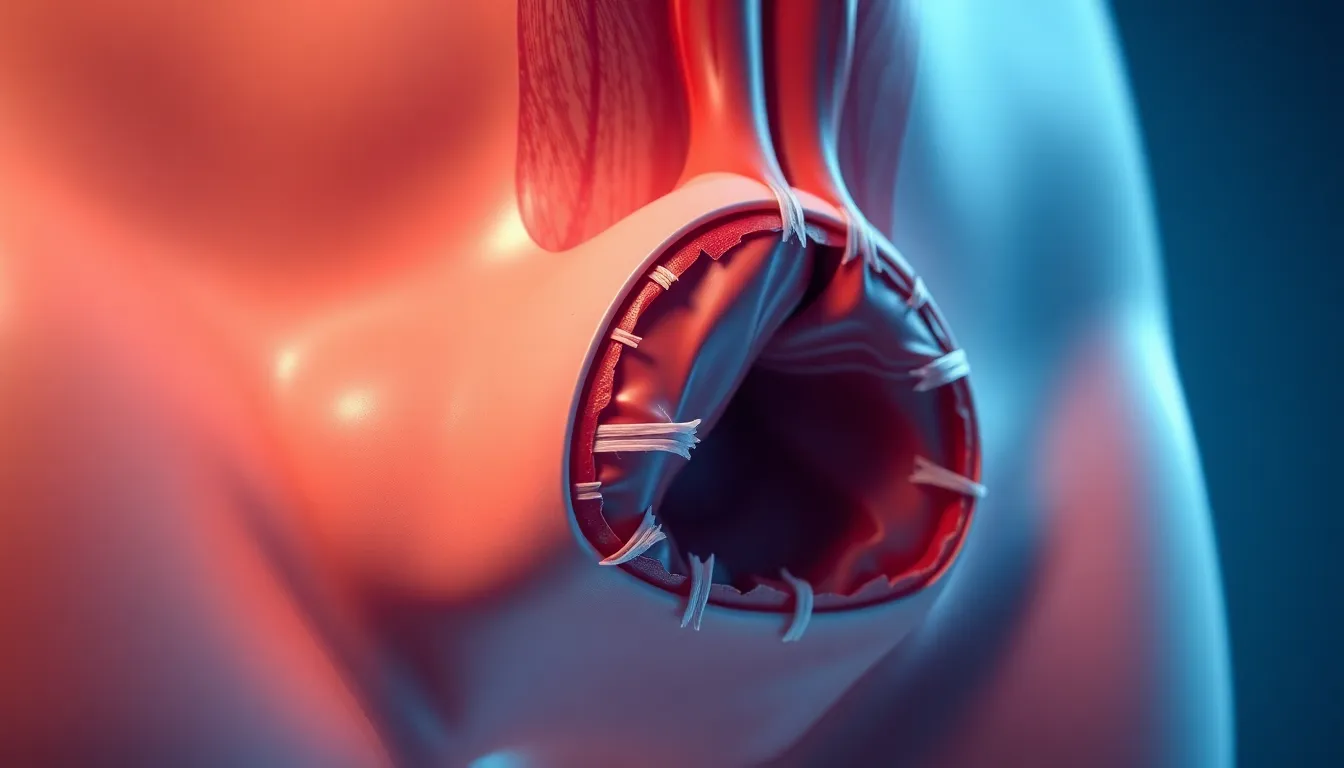
La incontinencia fecal es una complicación funcional grave, pues el recto herniado impide el cierre completo del esfínter.
Si el recto protruye y no se puede reducir manualmente, se produce un encarcelamiento que compromete el riego sanguíneo.
🆘 Posibles complicaciones si no se trata
El prolapso rectal no es una emergencia médica inmediata, pero su falta de tratamiento conlleva riesgos progresivos. El tejido expuesto puede sufrir estrangulación, infecciones o necrosis. Además, la calidad de vida se deteriora por la incontinencia y el dolor.
🚨 Riesgos inmediatos
Si el recto protruye y no se puede reducir manualmente, se produce un encarcelamiento que compromete el riego sanguíneo. Esto provoca edema, dolor intenso y, en casos extremos, gangrena. Es una urgencia quirúrgica que requiere reducción o resección.
Otra complicación aguda es la ulceración del tejido por fricción constante con la ropa, que puede sangrar e infectarse. Las infecciones locales, como la celulitis perianal, requieren antibióticos y medidas de higiene.
El prolapso rectal crónico causa aislamiento social y empeora el estreñimiento, creando un círculo vicioso. Puede llevar a obstrucción intestinal si no se trata.
La evaluación médica incluye historia clínica y examen físico con palpación del esfínter. Pruebas como defecografía, resonancia magnética dinámica o manometría confirman el diagnóstico y ayudan a planificar la cirugía. Es clave diferenciarlo de hemorroides o pólipos mediante ecografía endoanal.
Ante protrusión recurrente, dolor o sangrado, acuda al coloproctólogo. La detección precoz permite tratamiento menos invasivo y mejores resultados funcionales.
